Hybrid DRGs im Krankenhaus – Ambulante Leistungspotenziale der Zukunft!
Hybrid DRGs im Krankenhaus
Die neue Regierung rückt das Thema Krankenhausplanung und Krankenhausstruktur wieder in den Fokus des Gesundheitswesens. Eines der TOP-Themen für Krankenhäuser in 2022 sind deshalb ambulante Leistungspotenziale, eine Reform des DRG-Systems in Richtung Hybrid-DRGs. Wir haben das Thema ambulant sensitive Leistungen im Krankenhaus sowie Hybrid-DRGs deshalb genauer unter die Lupe genommen.
Hybrid DRGs können ein großer Schritt in Richtung einer weiteren Ambulantisierung der Medizin möglich machen. Es handelt sich hierbei um eine Komplexpauschale, die von ambulanten sowie auch von stationären Leistungserbringern abgerechnet werden kann. Solch eine sektorenübergreifende Versorgung bringt einige Vorteile mit sich, angefangen bei einer erheblichen Ressourceneinsparung über die Gewährleistung einer flächendeckenden Gesundheitsversorgung bis hin zu einer Anpassung des bisherigen allgemeinen DRG-Systems, das noch viele überflüssige stationäre Behandlungen beinhaltet. Für einen genaueren Überblick über den Stand der ambulanten Medizin in deutschen Kliniken eignet sich eine Analyse der operativen Prozeduren wie in Abbildung 1. Dort ist die Anzahl der operativen Prozeduren in Deutschland aus dem OPS-Bereich 5 (OPS-Codes beginnend mit 5-*) von 2012 bis 2019 dargestellt.
Abbildung 1: Anzahl operative Prozeduren in Tausend
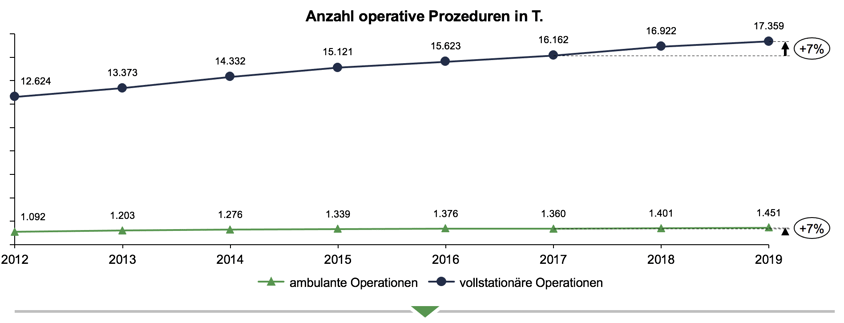
Quelle: BinDoc Analytics, S-QB Daten gemäß G-BA
Aus der Entwicklung der letzten drei Jahre, 2017, 2018 und 2019, wird deutlich, dass die relative Wachstumsrate der ambulanten Prozeduren im Krankenhaus (gemäß §115 SGB V) genauso hoch ist, wie die der vollstationären Prozeduren. In deutschen Krankenhäusern macht die ambulante Medizin nur 8% des Gesamtanteils der operativen Prozeduren aus, weshalb das Wachstum im stationären Bereich der operativen Prozeduren vermeintlich tendenziell höher ist. In der Grafik ist aber deutlich zu erkennen, dass das ambulante Wachstum in den letzten drei abgebildeten Jahren mit dem stationären Wachstum gleichzieht.
Analysiert man den Anteil der ambulant erbrachten Prozeduren im Krankenhaus im Verhältnis zu den gesamten operativen Prozeduren im Krankenhaus, erkennt man, dass der ambulante Anteil in den unterschiedlichen Bundesländern noch sehr heterogen verteilt ist. Die Abbildung 2 zeigt den allgemeinen Anteil besagter Prozeduren des jeweiligen Bundeslandes im Jahr 2019. Die meisten ambulant operativen Prozeduren hat in diesem Fall Nordrhein-Westfalen erbracht, was jedoch an der hohen Einwohnerzahl und der somit auch hohen Anzahl an operativen Eingriffen liegt, denn betrachtet man diese Zahl prozentual in Bezug auf die gesamten operativen Prozeduren im Krankenhaus liegt der Anteil der ambulanten Prozeduren gerade einmal bei 8%, was dem Bundesdurchschnitt entspricht. Beim Vergleich des prozentualen Anteils der ambulant operativen Prozeduren in den Krankenhäusern der Bundesländer untereinander ist deutlich zu erkennen, dass Bremen auf Platz 1 liegt. Dort werden bereits 13% aller operativen Prozeduren über die ambulante Behandlungsform erbracht. Berlin, Hamburg und Thüringen teilen sich den letzten Platz mit 6%. Beim diesem gezogenen Vergleich sollte allerdings beachtet werden, dass die Zahlen von gewissen Faktoren, zum Beispiel von der Anzahl der ambulanten Leistungserbringer im jeweiligen Bundesland oder der allgemeinen Anzahl der Krankenhäuser, abhängen können, was in der Grafik allerdings nicht berücksichtigt ist.
Abbildung 2: Ambulant operative Prozeduren in Tausend
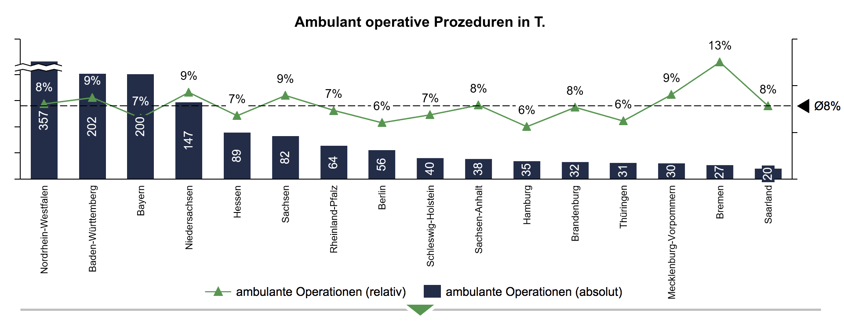
Quelle: BinDoc Analytics, S-QB Daten gemäß G-BA
Aus dem eben genannten Grund und damit zur Vermeidung einer falschen Betrachtung des aktuellen Standes der ambulant operativen Prozeduren in den verschiedenen Bundesländern bietet es sich an ein weiteres Kriterium zu betrachten, nämlich die Anzahl der ambulant operativen Prozeduren pro Krankenhausstandort. Abbildung 3 stellt diese Anzahl in Tausend dar. Man erkennt die Rangfolge der Bundesländer und auch die Ausprägung der ambulanten Behandlungsform dieser. Eine kleine Veränderung der Rangfolge im Vergleich zur Abbildung 2 ist zu erkennen, mit Abstand vorne liegt dennoch wieder das Bundesland Bremen. Auffällig ist ebenfalls, dass das Bundesland Thüringen sowohl hier, als auch in der vorherigen Grafik ziemlich schlecht abschneidet.
Abbildung 3: Anzahl ambulant operative Prozeduren in Tausend pro Krankenhausstandort
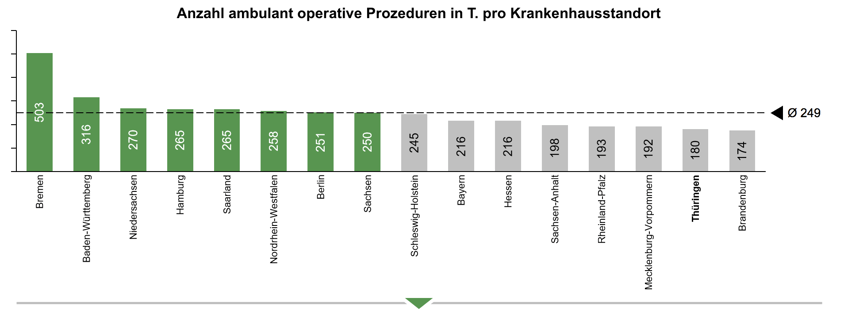
Quelle: BinDoc Analytics, S-QB Daten gemäß G-BA
Um die Analyse fortzuführen macht es Sinn das Bundesland Thüringen nun genauer zu untersuchen. Bricht man nun die operativen Prozeduren in die einzelnen OPS-Gruppen auf, und analysiert diese, fällt auf, dass vier OPS-Bereiche über dem Durchschnitt von 6% liegen, nämlich die Bereiche Augen, Ohren, Mundhöhle und Gesicht und Geschlechtsorgane.
Abbildung 4: Anzahl operative Prozeduren in Thüringen 2019
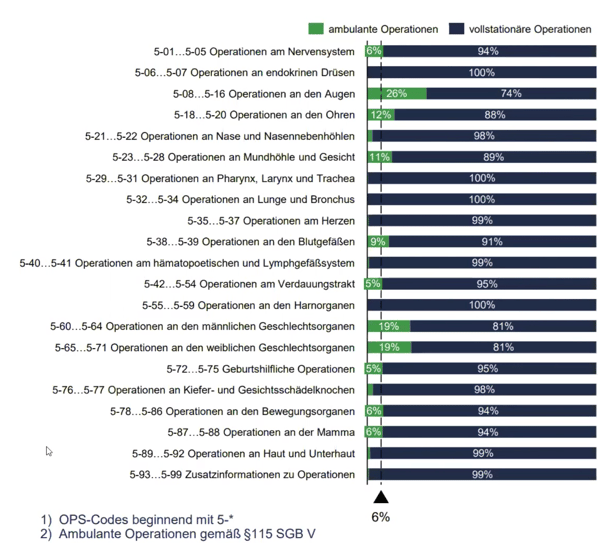
Quelle: BinDoc Analytics, S-QB Daten gemäß G-BA
In der Abbildung 5 betrachtet man nun dasselbe wie oben, nur diesmal für die diagnostischen Maßnahmen, also für den OPS-Bereich 1 anstatt für den OPS-Bereich 5. Man erkennt, dass die Anteile deutlich geringer sind. Die durchschnittliche Anzahl der ambulanten Maßnahmen beträgt hier nur 4%. Einzig in den Bereichen der Biopsie ohne Inzision und der diagnostischen Endoskopie ist die ambulante Behandlungsform überdurchschnittlich ausgeprägt.
Abbildung 5: Anzahl Prozeduren aus dem Bereich diagnostische Maßnahmen in Thüringen 2019
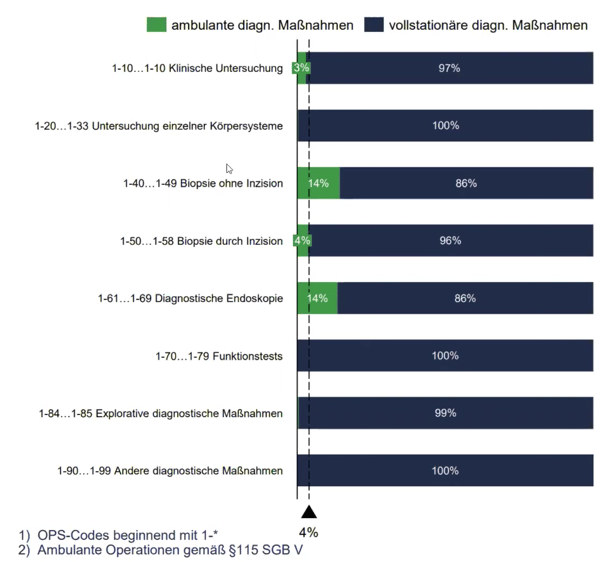
Quelle: BinDoc GmbH
Eine weitere relevante Auswertung für den aktuellen Stand der Ambulantisierung ist die Verweildauerentwicklung. Die Verweildauerentwicklung stellt einen weiteren Grund dar, warum mehr ambulante Leistungsangebote geschaffen werden sollten, um eine bedarfsgerechtere Versorgung zu gewährleisten. Zur Veranschaulichung dient hier Abbildung 6. Dort sind zwei Grafiken abgebildet. Links handelt es sich um die Fallentwicklung in Tausend absolut. Dargestellt ist die Anzahl vollstationärer Fälle in deutschen Kliniken von 2012 bis 2019. Verglichen miteinander werden hierbei die Kurz- mit den Normal- beziehungsweise Langliegern. Kurzlieger sind definiert als Personen mit einer Verweildauer von ein bis drei Tagen und Normal-/Langlieger als welche mit einer Verweildauer von über drei Tagen. In jenem Zeitraum, von 2012 bis 2019, hat die Anzahl der Kurzlieger um 20% zugenommen, wohingegen die Anzahl der Normal-/Langlieger nur um 4% gestiegen ist. Betrachtet man nun die rechts abgebildete Fallzahlverteilung ist im Zeitraum von 2012 bis 2019 eine Verschiebung der Anteile um 6% zugunsten der Kurzlieger zu erkennen. Dies betont erneut, dass das Aufbrechen von Sektorengrenzen wichtig ist und vor allem zur Schaffung ressourceneffizienter Behandlungsangebote beitragen kann.
Abbildung 6: Fallentwicklung und Fallzahlverteilung
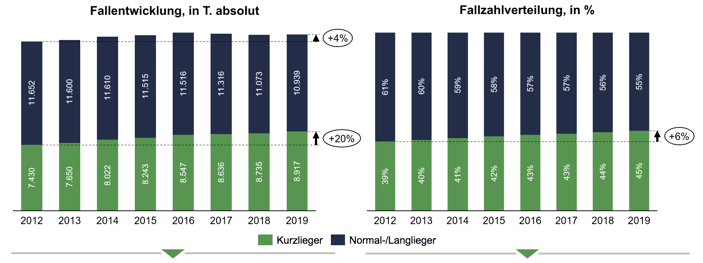
Quelle: InEK, Destatis, GBE-Bund
Hybrid-DRGs - Erklärung und Bedeutung
Die politische Forderung in Bezug auf Hybrid-DRGs ist eine sektorenübergreifende Versorgung. Die Idee beim Etablieren von ihnen ist eine sektorenübergreifende Vergütung, also das Aufbrechen von den reinen stationären DRG-Katalogen hin zu ambulant und stationären DRG-Katalogen. Die Behandlungen setzen sich zusammen aus Leistungen, die bisher sowohl ambulant als auch stationär erbracht wurden. Relevant ist auch, dass im System dann eine identische Vergütung, Dokumentation und Prüfung herrscht. Wichtig hierbei zu wissen ist, dass nicht nur die Krankenhäuser mehr am ambulanten Geschehen teilhaben werden, sondern dass die Ärzte, MVZ-Netze und Tageskliniken stärker im stationären Bereich partizipieren werden. Der Grund warum das Thema Hybrid-DRGs aktuell wieder aufgegriffen wird ist zum einen der Pandemieeffekt, aber vor allem auch die Nachnutzungskonzepte. Aktuell gibt es viele kleinere Krankenhäuser, die bereits durch die bisher geltenden Refinanzierungsmechanismen schon nicht mehr wirtschaftlich tragbar sind und bei denen es zukünftig nicht mehr möglich sein wird, sie so zu betreiben, wie bisher.
Für eine Veranschaulichung des aktuellen Standes der Krankenhausbehandlung eignet sich die untenstehende Abbildung 7. Aktuell gibt es drei Bereiche der Krankenhausbehandlung: Zum einen der ambulante (fachärztliche) Bereich, das wäre entweder eine poliklinische, prästationäre oder poststationäre Behandlung. Des Weiteren gibt es den teilstationären (interdisziplinären) Bereich, wobei die Behandlung eintägig oder einfach nur kurzstationär stattfindet. Als Letztes fehlt noch der vollstationäre (interdisziplinäre) Bereich, also die Behandlung mit mehrtägigem Aufenthalt.
Abbildung 7: Aktuelle Lage der Behandlung
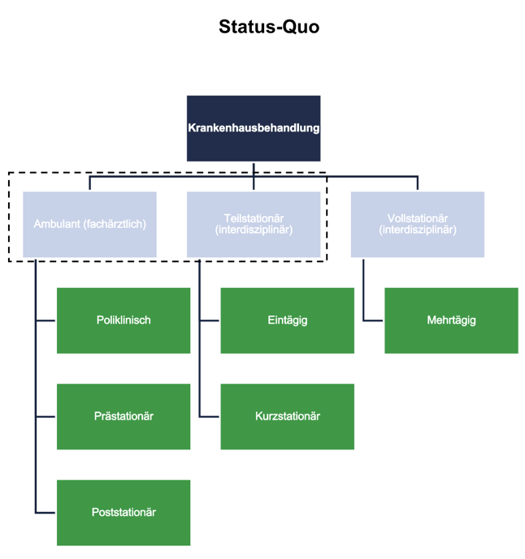
Quelle: BinDoc GmbH
Hybrid-DRGs - Vision und Zielbild
Ein Zielbild könnte sein, dass alle Leistungserbringer mit derselben Komplexpauschale abrechnen. Teilstationäre Leistungen, ambulante Operationen im Krankenhaus, belegärztliche Leistungen und Instituts- und Hochschulambulanzen sowie auch andere nicht dargestellte Bereiche wie sozialpädiatrische Zentren und ambulante spezialfachärztliche Versorgung etc. könnten sich in ein und demselben Leistungskatalog wiederfinden.
Abbildung 8: Vision der zukünftigen Behandlung
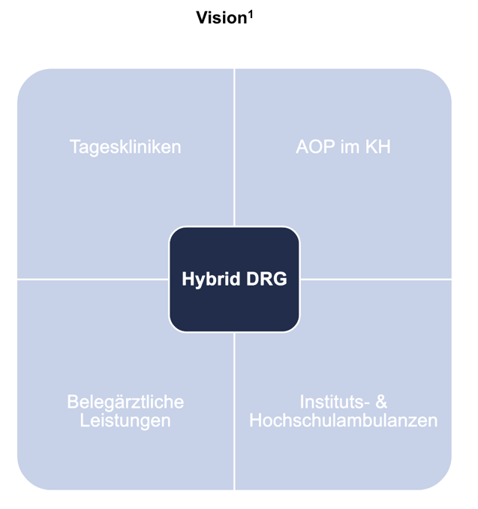
Quelle: BinDoc GmbH
Um dies zu testen gab es bereits Modelle, von denen nun zwei miteinander verglichen werden sollen. Das erste war ein Modellprojekt und wurde in Thüringen durchgeführt. Es wurde hierbei zwischen Kostenträger (in diesem Fall die TK) und stationären und ambulanten Leistungserbringern ein Versorgungsvertrag geschlossen. Anschließend sollte durch das Heranziehen einer Mischkalkulation zwischen DRG- und EBM-Katalog versucht werden eine Angleichung zwischen beiden Vergütungssystemen herzustellen. Das Ziel war hierbei die Effekte der Versorgungseffizienz zu messen, welches anhand verschiedener Kriterien wie Ressourcenverbrauch, Struktur- Prozess- und Ergebnisqualität und Patientenorientierung vollzogen wurde. Man ging von einer Ressourceneinsparung durch die Verschiebung der Leistungen zugunsten des ambulanten Sektors aus. Durch einige Limitationen wie unter anderem dem Ausscheiden verschiedener Leistungserbringer während der Modellphase kam es zu einem mehr oder weniger offenen Ergebnis der Studie und somit gab es keine eindeutigen Resultate, die zur Auflage eines einheitlichen Fallpauschalenkatalogs führen konnten. Im Vergleich dazu steht ein weiteres Modell, das sich am InEK (Institut für das Entgeltsystem im Krankenhaus) orientiert. Hierbei wird das ambulante Potenzial auf Basis der Datensätze gemäß §21-KHEntgG gemessen. Hierdurch will man bestimmte DRGs identifizieren, die theoretisch ambulantes Risikopotenzial im Krankenhaus darstellen. Diese könnte man aus dem A-DRG-Katalog ausgliedern und stattdessen einen Hybrid- oder H-DRG-Katalog entwerfen und um den Anteil der nicht-medizinischen Infrastruktur, also den Anteil, den Krankenhäuser vorhalten müssen und ambulante Leistungserbringer nicht vorhalten, bereinigen und somit die Kostenpauschale um diese Elemente kürzen. Ziel ist, dass auch ambulante Leistungserbringer eine Kostenkalkulation aufstellen, um die Fallpauschalen fortlaufend zu kontrollieren und gemäß der tatsächlichen Ressourcenverbräuche anzupassen. Die Vorteile dieses Modells sind zum einen, dass es anwendbar auf alle stationsersetzenden Leistungen ist und zum anderen der Anreiz zu einem ressourceneffizienten Handeln der Krankenhäuser.
Um das zweite Modell zu verdeutlichen kann man einen Blick auf die untenstehende Abbildung 9 werfen. Im Modell veranschaulicht ist der Ablauf folgendermaßen: Zuerst werden die Datensätze des §21 (Datensätze aller Standorte) nach definierten Kriterien gefiltert. Als erstes prüft man die primäre Fehlbelegung, welche zu definieren ist als Indikator für stationär erbrachte Leistungen, die potenziell ambulant zu erbringen sind und beim MD zunächst zur weiteren Prüfung auffallen können. Geprüft wird diese über die rechts stehenden Kriterien (beides in Abbildung 9 zur Veranschaulichung dunkelblau hinterlegt). Es muss sich um eine normale stationäre Aufnahme und Entlassung handeln, der PCCL muss 0 betragen, die Verweildauer darf drei Tage nicht überschreiten, es darf keine Beatmungsstunden oder Intensivaufenthalte geben, die Fälle mit bestimmten Prozeduren und Diagnosen, die nur stationär zu erbringen sind werden ausgeschlossen etc. Nach dem Überprüfen der Kriterien und dem Herausfiltern wird alles was übrig bleibt mit den AOP-Katalog Kat I (ambulant zu behandelnde Fälle, die nur in Sonderfällen stationär erbracht werden dürfen) und AOP-Katalog II (ambulant oder stationär zu erbringende Fälle) abgeglichen. Der AOP-Katalog II stellt auch die Gefahr zukünftiger Katalogverschärfungen oder auch das sogenannte ambulante (Risiko-) Potenzial dar.
Abbildung 9: Ambulantes (Risiko-)Potenzial
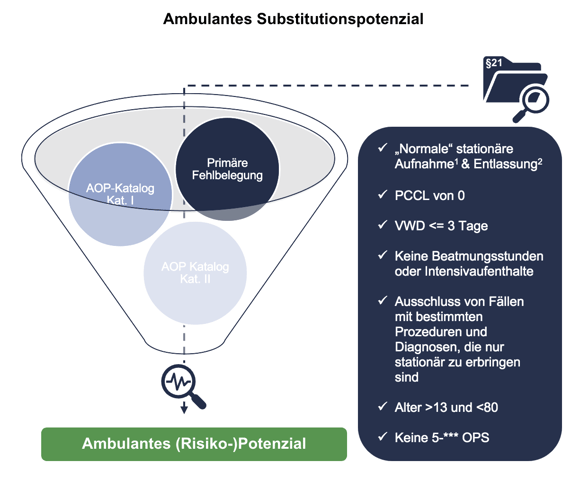
Quelle: BinDoc Analytics, §21-Datensätze, AOP Katalog gemäß §115b SGB V
Folgende Grafik bietet eine Darstellung des Modells, so wie es aussehen könnte. Dort ist die H-DRG-Kostenpauschale aus Zwecken der Veranschaulichung als Mittelwert zwischen EBM-Katalog und DRG-Katalog dargestellt. Aufgezeigt werden die Kosten, die voraussichtlich bei stationären und bei ambulanten Leistungserbringern entstehen werden, da davon ausgegangen wird, dass stationäre Leistungserbringer größere Schwierigkeiten beim kostendeckenden Arbeiten in der H-DRG-Komplexpauschale aufweisen werden, da diese vom Kostengewicht (zum Beispiel um die nicht-medizinische Infrastruktur) bereinigt ist. Der ambulante Leistungserbringer hat erheblich weniger Kosten und arbeitet deshalb unterhalb der H-DRG-Komplexpauschale. Es ist davon auszugehen, dass sich die Krankenhäuser eher von dem Modell der ambulanten Leistungserbringung verabschieden, vor allem die, die ihre Strukturen nicht rechtzeitig anpassen. Es ist also so, dass der unberücksichtigte Kostenanteil von Infrastruktur und Investitionen der Kliniken die Kostenvorteile der ambulanten Leistungserbringer bei IST-Kostenkalkulation begünstigt. Die Strukturnachteile, die aktuell noch bei den stationären Leistungserbringern vorliegen stellen ein erhebliches Risiko für die zukünftige Ausrichtung der Krankenhäuser dar. Denn betrachtet man die Situation aus Sicht der Krankenhäuser, könnte man sagen dass das Konzept der Hybrid DRGs weniger die Öffnung des ambulanten Bereichs für stationäre Leistungserbringer, sondern eher die Öffnung des stationären Sektors für ambulante Leistungserbringer darstellt. In der Zukunft muss sich ein Entscheider im Krankenhaus definitiv in Bezug auf bestimmte Angelegenheiten (z.B. Nutzung der Kapazitäten, Nachnutzungskonzept etc.) darauf einstellen können.
Abbildung 10: Modell
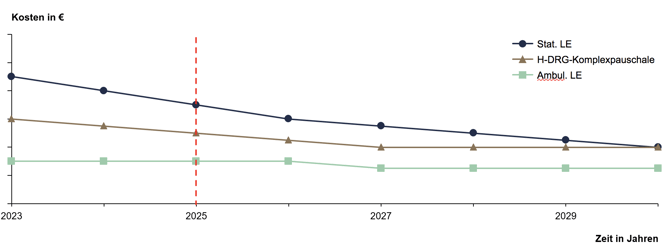
Quelle: BinDoc GmbH
Trotz der Risiken, die hier für die Kliniken bestehen, ist zu beachten, dass die Kliniken nicht auf ihrem aktuellen Stand die Hybrid-DRGs erbringen, sondern die Möglichkeit zur Anpassung haben. Die Kliniken sollten sich an eine ambulantes Denken anpassen, können somit wieder Patienten für sich gewinnen und in einem ähnlichen Kostenniveau wie die ambulanten Leistungserbringer ihre Leistungen erbringen. Allerdings sollten die stationären Leistungserbringer, die keine Chance darin sehen, sich komplett auf das Stationäre konzentrieren oder auch einfach Kooperationsmodelle schaffen, zum Beispiel durch Belegärzte, die in Sälen partizipieren, die nicht mehr ausgelastet werden können, dadurch dass aus dem stationären Bereich bestimmte Fälle herausfallen.
Wie viele es nun sind, die aus dem stationären Bereich wegfallen, kann man entweder aus der oben gezeigten Abbildung 9: Ambulantes (Risiko-)Potenzial herauslesen oder auch der folgenden Abbildung 11, nämlich einer Studie ambulant sensitiver Krankenhausfälle, entnehmen. Dort wurde untersucht welche Krankheitsbilder ambulant sensitiv beziehungsweise stationsersetzend sind. Das Ergebnis war, wie rechts dargestellt, dass 241 ICD-Hauptdiagnose-Codes gemäß 36 Krankheitsgruppen identifizierbar sind. Man muss allerdings auch die Delphi-Analyse (ebenfalls rechts gezeigt) als Modell der Studie berücksichtigen. Immer wenn die Zustimmung der 35 teilnehmenden Ärzte in 3 Befragungsrunden über 70% lag, wurden die Hauptdiagnosen als ambulant-sensitiv gekennzeichnet in den Katalog aufgenommen.
Abbildung 11: Ambulant sensitive Krankenhausfälle (ASK)
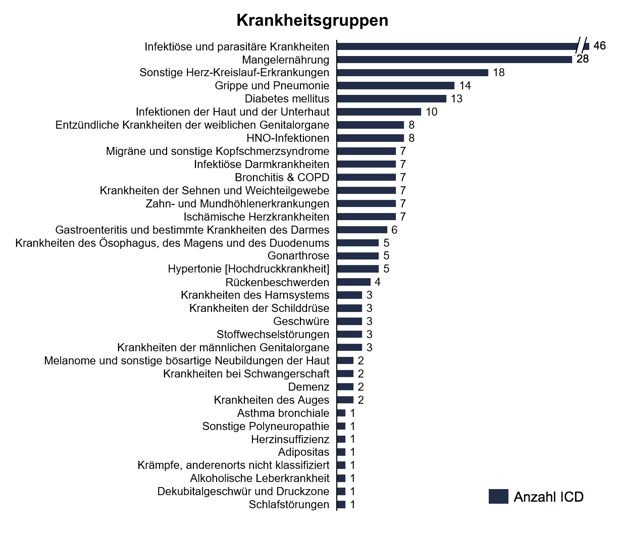
Quelle: Sundmacher, L. & Fisst, C.: Ein konsentierter deutscher Katalog ambulant-sensitiver Diagnosen, 2015, erschienen in: Versorgungsatlas, herausgegeben vom Zentralinstitut für die kassenärztliche Versorgung in Deutschland
Insgesamt ist vorauszusehen, dass auf die digitale Transformation eine strukturelle Transformation folgen wird. Es steht zumindest schon fest, dass in vielen Kliniken hohes ambulantes Substitutionspotenzial vorhanden ist. Die Kliniken haben hierbei definitiv die Möglichkeit, sich rechtzeitig auf die Situation vorzubereiten, da es viele Chancen gibt. Zu den Chancen der strukturellen Anpassung zählen das Errichten ambulanter OP-Zentren, das allgemeine Reduzieren der stationären Kapazitäten und gleichzeitig das Erhöhen der ambulanten Kapazitäten. Jede Klinik hat die Möglichkeit zur Spezialisierung, also sich für oder gegen das ambulant-sensitive Geschäft in der Klinik. In Summe resultiert hieraus eine Effizienz- und Produktivitätssteigerung. Zu Komplikationen kommt es im Bereich der strukturellen Anpassung dann, wenn die Kliniken den richtigen Zeitpunkt versäumen und zu spät mit der Adaption anfangen. Daraus können nämlich stationäre Überkapazitäten, eine zu geringe Spezialisierung und Ressourcenfehlallokationen resultieren, welche wiederum mit hohen Kosten einhergehen und ebenfalls zu Effizienzverlusten führen können.
Ein weiterer Bereich, der durch die Transformation beeinflusst wird sind die Patientenströme, wobei von Vorteil ist, dass ein neuer Zugang zum ambulanten Markt geschaffen wird und dass die Möglichkeit einer ortsnahen Verbindung von stationären und ambulanten Leistungen besteht. Hinzu kommt, dass durch Kooperationen mit ambulanten Leistungserbringern eine hohe Auslastung der spezialisierten Kapazitäten möglich ist. Das Risiko hierbei ist, dass die Gefahr besteht, weder zu den ambulanten noch zu den stationären Patienten einen guten Zugang zu gewähren.
%20(3).png)