Krankenhausreform - Mögliche hybride Versorgungsmodelle
Die Erwartungshaltung an die Krankenhausreform
Die Krankenhausreform ist das Top Thema des Jahres 2023 in der Gesundheitsversorgung. Die ersten Schritte wurden bereits im letzten Jahr eingeleitet und zwei Reformkonsequenzen sind mit den Tagesbehandlungen und dem neuen AOP-Katalog bereits scharf gestellt. Die Debatten wie die Reform im Detail ausgestaltet werden sollte laufen auf Hochtouren. Einige kritisieren den aktuellen Reformentwurf dahingehend, dass die Versorgungsbreite der mitunter gut aufgestellten Kliniken zwischen 200 bis 500 Betten verloren geht. Andere sehen gar einen Verlust der Notfallkapazitäten, wenn Grund- und Regelversorger zu Krankenhäusern mit Versorgungslevel Ii werden könnten. Dass die Versorgung zunehmend ambulanter wird, dürfte klar sein. Ein sehr wichtiger Erfolgsfaktor der Reform werden die potenziellen hybriden Versorgungsmodelle sein und wie diese ausgestaltet, finanziert und mit dem aktuellen ambulanten System verzahnt werden!
1. Welche potenziellen hybriden Versorgungsmodelle gibt es?
1.1 Praxiskliniken
Praxiskliniken im deutschen Gesundheitswesen sind ambulante Einrichtungen, die in erster Linie eine fachärztliche Versorgung für Patienten anbieten. Dazu gehören die Diagnose und Behandlung bestimmter Krankheiten, aber auch Präventionsmaßnahmen. Sie bieten zusätzlich zu ihrem ambulanten Leistungsspektrum stationäre Behandlungen in geringem Umfang und mit einer kleinen Bettenkapazität (5-10 stationäre Betten) an. Die Praxiskliniken werden in der Regel von niedergelassenen Ärzten mit KV-Zulassung betrieben. Die stationäre Versorgung erfolgt häufig als sogenannte §30 Klinik. Je nach rechtlicher Ausgestaltung und Vertragskonstellation kann die stationäre Versorgung entweder nur für Privatpatienten erfolgen oder über sogenannte Verträge der integrierten Versorgung auch für gesetzlich Versicherte angeboten werden.
1.3 Integrierte Versorgungszentren
Integrierte Versorgungszentren (IVZ) existieren im deutschen Gesundheitswesen aktuell eher in der Theorie, da kein flächendeckender rechtlicher Vergütungsrahmen existiert, der eine Abrechnung sektorübergreifender Leistungen ermöglicht. IVZ - oder auch IGZ genannt - verfolgen das Ziel, eine sektorübergreifende Versorgung von hierfür geeigneten Patientenkollektiven zu ermöglichen.
|
Hybride Versorgungsmodelle sind eine Kombination aus ambulanter, stationärer und digital unterstützter Gesundheitsversorgung, die in das deutsche Gesundheitswesen im Rahmen der Krankenhausreform integriert werden könnten. Sie ermöglichen es Patienten, in einer komfortableren, zeit- und kosteneffizienten Umgebung zu versorgen. Bereits bestehende ambulante Versorgungszentren können durch eine Erweiterung von stationären Betten- und Pflegekapazitäten, Komponenten der Telemedizin und kontinuierlichen Überwachungsgeräten zu einer hybriden Versorgung umstrukturiert werden. Umgekehrt können Krankenhäuser niedriger Versorgungsstufen zu hybriden Zentren transformiert werden, um so den Bedürfnissen der Patienten vor Ort gerecht zu werden. Weitere Vorteile können in einer verbesserten Kommunikation zwischen Arzt und Patient liegen, da Patienten über die Sektorengrenzen hinweg von einem Arzt versorgt werden können. |
Das IVZ bietet eine Kombination aus ambulanter und stationärer Versorgung, die auf den individuellen Bedarf des Patienten zugeschnitten ist und die Abläufe zwischen den verschiedenen Einrichtungen besser koordiniert. Dadurch könnte eine verbesserte Qualität, Effizienz und Wirtschaftlichkeit der Versorgung erreicht werden. IVZ können sich durch eine ambulante ärztliche Behandlung mit anschließender stationärer Aufnahme und pflegerischen Präsenzüberwachung auszeichnen. Niedergelassene Ärzte können hierbei als "Belegärzte" fungieren, die aber nicht wie in der klassischen stationären Versorgung, eine dauerhafte Präsenz vorweisen müssen.
2. Potenzielle Leistungsspektren und Patientengruppen
Mit Blick auf die aktuellen Defizite im Gesundheitswesen, das von zu hohen stationären und zu geringen ambulanten oder hybriden Angeboten geprägt ist, werden ambulante Leistungsspektren, die mitunter eine stationäre aber nicht intensive Überwachung bedürfen, eine potenziell große Nachfrage nach sich ziehen.
Hier sind zunächst Leistungen aus dem neuen AOP-Katalog, der in 2023 ein deutlich größeres Leistungsspektrum ausweist als die Jahre zuvor, zu nennen. Das gesamte Leistungsspektrum kann dem AOP-Katalog entnommen werden. Da viele dieser potenziell ambulanten Leistungen bislang stationär erbracht wurden, bieten sich hybride Versorgungsmodelle besonders an. Viele Patienten können demzufolge ambulant geplant werden und bei besonderen Bedürfnissen stationär eine Nacht oder bei Bedarf auch mehrere Nächte unter fachlicher pflegerischer Leistung überwacht werden. Niedergelassene Ärzte erhalten die Möglichkeit ihre Patienten über den gesamten Verlauf hinweg zu betreuen.
Viele Publikationen, die derartige Modelle behandelt haben, fokussieren insbesondere ältere Patienten, die keine ausreichende Betreuung in der häuslichen Umgebung haben, um einen effizienten Heilungsprozess zu erfahren. Dies sind Patientenfälle, die beispielsweise folgende Charakteristiken aufweisen:
- Nach der ambulanten Behandlung ist eine Überwachung ratsam, aber keine intensivmedizinische Behandlung notwendig.
- Der Schweregrad, gemessen als PCCL-Level, liegt zwischen 0-2, so dass die Patienten keine komplexen Komorbiditäten aufweisen und in der Regel auch keine klassische stationäre Therapie benötigen.
- Eine ärztliche Rufbereitschaft ist ausreichend.
- Eine stationäre Beobachtung ist aufgrund der sozialen Umstände erforderlich, weil sich die Patienten nicht selbständig zu Hause versorgen können.
Darüber hinaus zeigt das Bild der Notaufnahmen in den Kliniken, dass auch Kinder und Jugendliche von diesen hybriden Versorgungsmodellen stark profitieren können. Sowohl die Compliance als auch die berechtigte Vorsicht bei der Behandlung von Kindern können eine stationäre Überwachungen für beispielsweise Infusionstherapien oder vorbereitende Maßnahmen vor einer ambulanten Intervention erforderlich machen. Diese Patientengruppe wird in den wenigsten hybriden Modellskizzen bislang beachtet, sollte aber unbedingt Berücksichtigung finden.
3. Was sind die größten Mehrwerte?
Für Patienten entstehen durch hybride Versorgungsmodelle neue Möglichkeiten Gesundheitsdienstleistungen in Anspruch zu nehmen. Die strikte Trennung zwischen ambulanten und stationären Leistungen hat zur Folge, dass Patienten teilweise in einer Infrastruktur behandelt werden, die nicht geeignet ist. Dies kann sowohl eine stationäre Infrastruktur betreffen, die für bestimmte Behandlungen nicht erforderlich sein muss oder aber eine ambulante Behandlung, bei der aufgrund bestimmter Begleitumstände eine Überwachung sinnvoll wäre, aber nicht stattfindet. Hierdurch können im Falle einer überdimensionierten stationären Infrastruktur ineffiziente Prozesse entstehen, die unnötige Personalressourcen binden. Auf der anderen Seite können Komplikationen vermieden werden, wenn ambulant behandelte Patienten im Bedarfsfall eine stationäre Überwachung erhalten. Qualität und Wirtschaftlichkeit können folgerichtig durch hybride Modelle optimiert werden.
Ein weiterer Vorteil in hybriden Settings kann in der Betreuung von Patienten durch Ärzte über den gesamten Behandlungsverlauf sein. Dies vereinfacht die Arzt-Patientenkommunikation und erspart unnötige Informationsverluste über den Patienten, die bei der starren Sektorentrennung auftreten können. Ferner entsteht eine Zeitersparnis sowohl beim Patienten als auch den Ärzten.
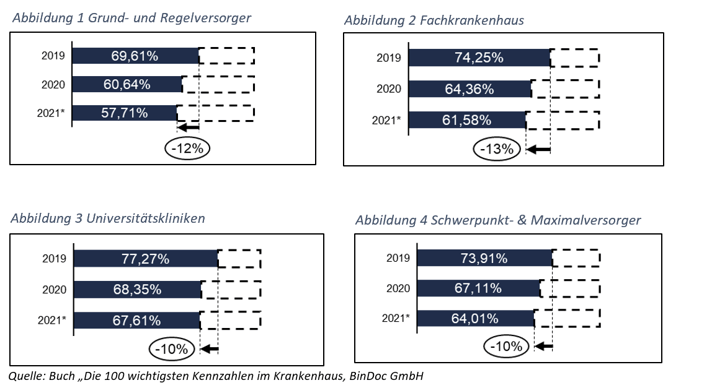
Die Nachfrage nach hybriden Versorgungsmodellen ist bereits jetzt absehbar. Ausführlich haben wir die aktuelle Angebots- Nachfrageproblematik in unserem Beitrag "Leere Betten, volle Notaufnahmen: Das Angebot passt nicht mehr zur Nachfrage" im Magazin Health & Care Management erläutert. Untenstehende Grafik macht deutlich, dass in den letzten Jahren das Angebot an stationären Bettenkapazitäten zu groß war. Gleichzeitig sind die Notaufnahmen der Kliniken überfüllt. Diese Problematik könnte durch hybride Angebote deutlich verbessert werden.
Bettenauslastung nach Versorgungsstufe im Zeitverlauf
Zuletzt könnten die regionalen Versorgungsstrukturen durch hybride Angebote verbessert oder zumindest erhalten werden. Einige kleine Kliniken der Grund- und Regelversorgung mussten in den letzten Jahren aufgrund von Wirtschaftlichkeitsproblemen, Personal- oder Qualitätsproblemen schließen. Hybride Versorgungsmodelle mit telemedizinischer Anbindung könnten die standortnahe Versorgung von Patienten stärken. Gleichzeitig ist eine Bindung von qualifiziertem Personal in strukturschwachen Regionen durch innovative Modelle denkbar.
3. FAQ
Wie sollen die Versorgungsstufen zukünftig definiert werden?
Es soll eine einheitliche Definition von Krankenhaus-Versorgungsstufen (Leveln) geben, um lokale, regionale und überregionale Versorgungsaufträge abzugrenzen. Für jedes Versorgungslevel sollen Mindeststrukturvoraussetzungen gelten, um die Qualität sicherstellen zu können. Die Versorgungslevel teilen sich wie folgt auf:
- Level I – Grundversorgung; unterteilt in i (integrierte ambulant/stationäre
Versorgung) und n (mit Notfallstufe I) - Level II – Regel- und Schwerpunktversorgung
- Level III – Maximalversorgung (mit Level IIIU = Universitätsmedizin)
Was sind Leistungsgruppen und wie werden diese definiert?
Die Regierungskommission empfiehlt ein System von 128 Leistungsgruppen, die im Vergleich zur aktuellen Planung auf Fachabteilungsebene eine deutlich feingliedrige Planung ermöglicht. Ziel dieser Leistungsgruppen Zuordnung ist es, dass Krankenhäuser personell und technisch für die Behandlung der jeweiligen Indikationsgebiete gut ausgestattet sind und Patienten in einer hohen Qualität behandeln können. Sie sollen auf ICD-10-Diagnosen und OPS-Codes basieren.
Wie sieht die zukünftige Finanzierung aus?
Die aktuelle Planung sieht vor, dass die DRG-Vergütung um sogenannte Vorhaltebudgets ergänzt werden. Für jede Leistungsgruppe wird der Anteil der Vorhaltebudgets und der Anteil der Vergütung an der Gesamtvergütung festgelegt. Die Vorhaltebudgets sollen zwischen 40% bis 60% der Gesamtfinanzierung ausmachen.
Welche Komponenten zu Berechnung der Vorhaltebudgets spielen eine Rolle?
Bevölkerungsbezug, Qualitätsbezug und Mengenbezug.
Welches Ziel verfolgt die DRG-Reform?
Die DRG-Reform soll für eine nachhaltige Stabilisierung der Krankenhausversorgung und -vergütung sorgen und bei der Behandlung von Patient*innen in Krankenhäusern sollen die medizinischen Faktoren und nicht die ökonomischen Faktoren im Vordergrund stehen.
%20(3).png)